–Ш–љ—Д–Њ—А–Љ–∞—Ж–Є—П –і–ї—П –±—Г–і—Г—Й–Є—Е —А–Њ–і–Є—В–µ–ї–µ–є: –Я–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ –Є –≤–µ–і–µ–љ–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є.
–†–∞–і—Л –њ—А–Є–≤–µ—В—Б—В–≤–Њ–≤–∞—В—М –≤–∞—Б –≤ —А–∞–Ј–і–µ–ї–µ, –њ–Њ—Б–≤—П—Й–µ–љ–љ–Њ–Љ –Њ–і–љ–Њ–Љ—Г –Є–Ј —Б–∞–Љ—Л—Е –≤–∞–ґ–љ—Л—Е –њ–µ—А–Є–Њ–і–Њ–≤ –≤ –ґ–Є–Ј–љ–Є вАФ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є. –Ь—Л –њ–Њ–Љ–Њ–ґ–µ–Љ –≤–∞–Љ –њ—А–Њ–є—В–Є —Н—В–Њ—В –њ—Г—В—М –ї–µ–≥–Ї–Њ, –±–µ–Ј–Њ–њ–∞—Б–љ–Њ –Є –Њ—Б–Њ–Ј–љ–∞–љ–љ–Њ.1. –Я—А–µ–≥—А–∞–≤–Є–і–∞—А–љ–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞: –Т–∞–ґ–љ—Л–є —Б—В–∞—А—В
–Я–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є вАФ –Ї–ї—О—З –Ї –µ–µ –±–ї–∞–≥–Њ–њ–Њ–ї—Г—З–љ–Њ–Љ—Г —В–µ—З–µ–љ–Є—О –Є —А–Њ–ґ–і–µ–љ–Є—О –Ј–і–Њ—А–Њ–≤–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞. –Я—А–µ–≥—А–∞–≤–Є–і–∞—А–љ–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞ –љ–∞—З–Є–љ–∞–µ—В—Б—П –Ј–∞ 3-6 –Љ–µ—Б—П—Ж–µ–≤ –і–Њ –Ј–∞—З–∞—В–Є—П.
–Э–µ–Њ–±—Е–Њ–і–Є–Љ—Л–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –і–ї—П –њ–∞—А—Л:
-
–Ъ–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П –∞–Ї—Г—И–µ—А–∞-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–∞ –і–ї—П –ґ–µ–љ—Й–Є–љ—Л –Є —Г—А–Њ–ї–Њ–≥–∞/–∞–љ–і—А–Њ–ї–Њ–≥–∞ –і–ї—П –Љ—Г–ґ—З–Є–љ—Л.
-
–°—В–Њ–Љ–∞—В–Њ–ї–Њ–≥: —Б–∞–љ–∞—Ж–Є—П –њ–Њ–ї–Њ—Б—В–Є —А—В–∞, —В–∞–Ї –Ї–∞–Ї –Ї–∞—А–Є–µ—Б вАФ –Є—Б—В–Њ—З–љ–Є–Ї –Є–љ—Д–µ–Ї—Ж–Є–Є.
-
–Р–љ–∞–ї–Є–Ј—Л –љ–∞ –Ш–Я–Я–Я (—Е–ї–∞–Љ–Є–і–Є–Њ–Ј, –≥–Њ–љ–Њ—А–µ—П, —В—А–Є—Е–Њ–Љ–Њ–љ–Є–∞–Ј, —Б–Є—Д–Є–ї–Є—Б, –Т–Ш–І, –≥–µ–њ–∞—В–Є—В—Л –Т –Є –°).
-
TORCH-–Ї–Њ–Љ–њ–ї–µ–Ї—Б: –∞–љ—В–Є—В–µ–ї–∞ –Ї –Ї—А–∞—Б–љ—Г—Е–µ, —В–Њ–Ї—Б–Њ–њ–ї–∞–Ј–Љ–µ, —Ж–Є—В–Њ–Љ–µ–≥–∞–ї–Њ–≤–Є—А—Г—Б—Г, –≥–µ—А–њ–µ—Б—Г. –Х—Б–ї–Є –љ–µ—В –Є–Љ–Љ—Г–љ–Є—В–µ—В–∞ –Ї –Ї—А–∞—Б–љ—Г—Е–µ вАФ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–∞ –≤–∞–Ї—Ж–Є–љ–∞—Ж–Є—П (–Ј–∞ 3 –Љ–µ—Б—П—Ж–∞ –і–Њ –Ј–∞—З–∞—В–Є—П).
-
–Ю–±—Й–µ–Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ –∞–љ–∞–ї–Є–Ј—Л: –Њ–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є –Є –Љ–Њ—З–Є, –±–Є–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є.
-
–Ю–њ—А–µ–і–µ–ї–µ–љ–Є–µ –≥—А—Г–њ–њ—Л –Ї—А–Њ–≤–Є –Є —А–µ–Ј—Г—Б-—Д–∞–Ї—В–Њ—А–∞ –њ–∞—А—Л –і–ї—П –≤—Л—П–≤–ї–µ–љ–Є—П —А–Є—Б–Ї–∞ —А–µ–Ј—Г—Б-–Ї–Њ–љ—Д–ї–Є–Ї—В–∞.
-
–£–Ч–Ш –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ –і–ї—П –ґ–µ–љ—Й–Є–љ—Л.
-
–Ъ–Њ–љ—Б—Г–ї—М—В–∞—Ж–Є—П —В–µ—А–∞–њ–µ–≤—В–∞ –Є —Г–Ј–Ї–Є—Е —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В–Њ–≤ –њ—А–Є –љ–∞–ї–Є—З–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є.
–Ы–µ—З–µ–љ–Є–µ —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є:
–Ъ–Њ–Љ–њ–µ–љ—Б–∞—Ж–Є—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є—Е –±–Њ–ї–µ–Ј–љ–µ–є (—Б–∞—Е–∞—А–љ—Л–є –і–Є–∞–±–µ—В, –≥–Є–њ–Њ—В–Є—А–µ–Њ–Ј, –∞—А—В–µ—А–Є–∞–ї—М–љ–∞—П –≥–Є–њ–µ—А—В–µ–љ–Ј–Є—П, –±—А–Њ–љ—Е–Є–∞–ї—М–љ–∞—П –∞—Б—В–Љ–∞) –і–Њ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Б–љ–Є–ґ–∞–µ—В —А–Є—Б–Ї–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є.
–Я—А–Є–љ—Ж–Є–њ—Л –Ч–Ю–Ц –љ–∞ —Н—В–∞–њ–µ –њ–ї–∞–љ–Є—А–Њ–≤–∞–љ–Є—П:
-
–Ю—В–Ї–∞–Ј –Њ—В –≤—А–µ–і–љ—Л—Е –њ—А–Є–≤—Л—З–µ–Ї: –∞–ї–Ї–Њ–≥–Њ–ї—М, –Ї—Г—А–µ–љ–Є–µ (–≤–Ї–ї—О—З–∞—П –њ–∞—Б—Б–Є–≤–љ–Њ–µ), –љ–∞—А–Ї–Њ—В–Є–Ї–Є.
-
–°–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ: –Њ–±–Њ–≥–∞—Й–µ–љ–Є–µ —А–∞—Ж–Є–Њ–љ–∞ —Д–Њ–ї–Є–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В–Њ–є, –ґ–µ–ї–µ–Ј–Њ–Љ, –є–Њ–і–Њ–Љ, –Њ–Љ–µ–≥–∞-3.
-
–Я—А–Є–µ–Љ —Д–Њ–ї–Є–µ–≤–Њ–є –Ї–Є—Б–ї–Њ—В—Л –≤ –і–Њ–Ј–µ 400-800 –Љ–Ї–≥/—Б—Г—В–Ї–Є –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –њ–Њ—А–Њ–Ї–Њ–≤ —А–∞–Ј–≤–Є—В–Є—П –љ–µ—А–≤–љ–Њ–є —В—А—Г–±–Ї–Є —Г –њ–ї–Њ–і–∞.
-
–Э–Њ—А–Љ–∞–ї–Є–Ј–∞—Ж–Є—П –≤–µ—Б–∞.
-
–£–Љ–µ—А–µ–љ–љ–∞—П —Д–Є–Ј–Є—З–µ—Б–Ї–∞—П –∞–Ї—В–Є–≤–љ–Њ—Б—В—М.
2. –Э–Њ—А–Љ–∞–ї—М–љ–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –Є –µ–µ —В–µ—З–µ–љ–Є–µ –њ–Њ —В—А–Є–Љ–µ—Б—В—А–∞–Љ
–Э–Њ—А–Љ–∞–ї—М–љ–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М вАФ —Н—В–Њ —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–є –њ—А–Њ—Ж–µ—Б—Б, –Ї–Њ—В–Њ—А—Л–є –і–ї–Є—В—Б—П –≤ —Б—А–µ–і–љ–µ–Љ 40 –љ–µ–і–µ–ї—М (–Њ—В 37 –і–Њ 42 –љ–µ–і–µ–ї—М) –Є –Ј–∞–Ї–∞–љ—З–Є–≤–∞–µ—В—Б—П —Б–≤–Њ–µ–≤—А–µ–Љ–µ–љ–љ—Л–Љ–Є —А–Њ–і–∞–Љ–Є –±–µ–Ј –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –і–ї—П –Љ–∞—В–µ—А–Є –Є –њ–ї–Њ–і–∞.
–•–∞—А–∞–Ї—В–µ—А–љ—Л–µ –ґ–∞–ї–Њ–±—Л –Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П:
-
I —В—А–Є–Љ–µ—Б—В—А (1-13 –љ–µ–і–µ–ї—П):
-
–Ґ–Њ—И–љ–Њ—В–∞, —А–≤–Њ—В–∞ (—В–Њ–Ї—Б–Є–Ї–Њ–Ј).
-
–£—З–∞—Й–µ–љ–љ–Њ–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ.
-
–Э–∞–≥—А—Г–±–∞–љ–Є–µ –Є –±–Њ–ї–µ–Ј–љ–µ–љ–љ–Њ—Б—В—М –Љ–Њ–ї–Њ—З–љ—Л—Е –ґ–µ–ї–µ–Ј.
-
–°–Њ–љ–ї–Є–≤–Њ—Б—В—М, —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В—М, —Н–Љ–Њ—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –ї–∞–±–Є–ї—М–љ–Њ—Б—В—М.
-
–Ш–Ј–Љ–µ–љ–µ–љ–Є–µ –≤–Ї—Г—Б–Њ–≤—Л—Е –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–є.
-
-
II —В—А–Є–Љ–µ—Б—В—А (14-27 –љ–µ–і–µ–ї—П):
-
–£–≤–µ–ї–Є—З–µ–љ–Є–µ –ґ–Є–≤–Њ—В–∞ –≤ –Њ–±—К–µ–Љ–µ.
-
–Я–µ—А–≤—Л–µ —И–µ–≤–µ–ї–µ–љ–Є—П –њ–ї–Њ–і–∞ (–Њ—Й—Г—Й–∞—О—В—Б—П —Б 18-20 –љ–µ–і–µ–ї–Є).
-
–Ш–Ј–ґ–Њ–≥–∞, –Ј–∞–њ–Њ—А—Л.
-
–Ч–∞–ї–Њ–ґ–µ–љ–љ–Њ—Б—В—М –љ–Њ—Б–∞ –Є–Ј-–Ј–∞ –Њ—В–µ–Ї–∞ —Б–ї–Є–Ј–Є—Б—В—Л—Е.
-
–С–Њ–ї–Є –≤ —Б–њ–Є–љ–µ, —Б—Г–і–Њ—А–Њ–≥–Є –≤ –љ–Њ–≥–∞—Е.
-
-
III —В—А–Є–Љ–µ—Б—В—А (28-40 –љ–µ–і–µ–ї—П):
-
–Ш–љ—В–µ–љ—Б–Є–≤–љ—Л–µ —И–µ–≤–µ–ї–µ–љ–Є—П –њ–ї–Њ–і–∞.
-
–Ю–і—Л—И–Ї–∞ (–Љ–∞—В–Ї–∞ –і–∞–≤–Є—В –љ–∞ –і–Є–∞—Д—А–∞–≥–Љ—Г).
-
–£—З–∞—Й–µ–љ–љ–Њ–µ –Љ–Њ—З–µ–Є—Б–њ—Г—Б–Ї–∞–љ–Є–µ (–і–∞–≤–ї–µ–љ–Є–µ –љ–∞ –Љ–Њ—З–µ–≤–Њ–є –њ—Г–Ј—Л—А—М).
-
–Ш–Ј–ґ–Њ–≥–∞, –Ј–∞–њ–Њ—А—Л.
-
–Ю—В–µ–Ї–Є –љ–∞ –љ–Њ–≥–∞—Е.
-
–Ы–Њ–ґ–љ—Л–µ (—В—А–µ–љ–Є—А–Њ–≤–Њ—З–љ—Л–µ) —Б—Е–≤–∞—В–Ї–Є –С—А–µ–Ї—Б—В–Њ–љ–∞-–•–Є–Ї—Б–∞.
3. –Я–Є—В–∞–љ–Є–µ –Є –њ–Њ–≤–µ–і–µ–љ–Є–µ –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є
–Я—А–∞–≤–Є–ї—М–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ:
-
–І–∞—Б—В–Њ–µ –і—А–Њ–±–љ–Њ–µ –њ–Є—В–∞–љ–Є–µ (5-6 —А–∞–Ј –≤ –і–µ–љ—М –љ–µ–±–Њ–ї—М—И–Є–Љ–Є –њ–Њ—А—Ж–Є—П–Љ–Є).
-
–°–±–∞–ї–∞–љ—Б–Є—А–Њ–≤–∞–љ–љ—Л–є —А–∞—Ж–Є–Њ–љ: –±–µ–ї–Ї–Є (–Љ—П—Б–Њ, —А—Л–±–∞, —В–≤–Њ—А–Њ–≥), —Б–ї–Њ–ґ–љ—Л–µ —Г–≥–ї–µ–≤–Њ–і—Л (–Ї—А—Г–њ—Л, —Ж–µ–ї—М–љ–Њ–Ј–µ—А–љ–Њ–≤–Њ–є —Е–ї–µ–±), –њ–Њ–ї–µ–Ј–љ—Л–µ –ґ–Є—А—Л (—А–∞—Б—В–Є—В–µ–ї—М–љ—Л–µ –Љ–∞—Б–ї–∞, –Њ—А–µ—Е–Є), –Ї–ї–µ—В—З–∞—В–Ї–∞ (–Њ–≤–Њ—Й–Є, —Д—А—Г–Ї—В—Л).
-
–Ф–Њ—Б—В–∞—В–Њ—З–љ–Њ–µ –њ–Њ—В—А–µ–±–ї–µ–љ–Є–µ –ґ–Є–і–Ї–Њ—Б—В–Є (1,5-2 –ї –≤ –і–µ–љ—М, –µ—Б–ї–Є –љ–µ—В –Њ—В–µ–Ї–Њ–≤).
-
–Ю–≥—А–∞–љ–Є—З–µ–љ–Є–µ: –Ї–Њ—Д–µ–Є–љ–∞, –њ—А–Њ—Б—В—Л—Е —Б–∞—Е–∞—А–Њ–≤, —Б–Њ–ї–Є, –Ї–Њ–њ—З–µ–љ–Њ—Б—В–µ–є, —Д–∞—Б—В—Д—Г–і–∞, —Б—Л—А–Њ–є —А—Л–±—Л (—Б—Г—И–Є), –љ–µ–њ–∞—Б—В–µ—А–Є–Ј–Њ–≤–∞–љ–љ–Њ–≥–Њ –Љ–Њ–ї–Њ–Ї–∞, –Љ—П–≥–Ї–Є—Е —Б—Л—А–Њ–≤.
–Я–Њ–≤–µ–і–µ–љ–Є–µ:
-
–†–µ–≥—Г–ї—П—А–љ—Л–µ —Г–Љ–µ—А–µ–љ–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є: —Е–Њ–і—М–±–∞, –њ–ї–∞–≤–∞–љ–Є–µ, –є–Њ–≥–∞ –і–ї—П –±–µ—А–µ–Љ–µ–љ–љ—Л—Е, –≥–Є–Љ–љ–∞—Б—В–Є–Ї–∞.
-
–Я–Њ–ї–љ–Њ—Ж–µ–љ–љ—Л–є —Б–Њ–љ (8-10 —З–∞—Б–Њ–≤ –≤ —Б—Г—В–Ї–Є).
-
–Э–Њ—И–µ–љ–Є–µ —Г–і–Њ–±–љ–Њ–є –Њ–і–µ–ґ–і—Л –Є –Њ–±—Г–≤–Є –±–µ–Ј –Ї–∞–±–ї—Г–Ї–∞.
-
–Ш–Ј–±–µ–≥–∞–љ–Є–µ —Б—В—А–µ—Б—Б–Њ–≤—Л—Е —Б–Є—В—Г–∞—Ж–Є–є.
-
–°–Њ–±–ї—О–і–µ–љ–Є–µ –њ—А–∞–≤–Є–ї –ї–Є—З–љ–Њ–є –≥–Є–≥–Є–µ–љ—Л.
4. –Ґ—А–µ–≤–Њ–ґ–љ—Л–µ —Б–Є–Љ–њ—В–Њ–Љ—Л: –Ъ–Њ–≥–і–∞ —Б—А–Њ—З–љ–Њ –Њ–±—А–∞—В–Є—В—М—Б—П –Ї –≤—А–∞—З—Г?
–Э–µ–Љ–µ–і–ї–µ–љ–љ–Њ —Б–≤—П–ґ–Є—В–µ—Б—М —Б –≤–∞—И–Є–Љ –∞–Ї—Г—И–µ—А–Њ–Љ-–≥–Є–љ–µ–Ї–Њ–ї–Њ–≥–Њ–Љ –Є–ї–Є –≤—Л–Ј–Њ–≤–Є—В–µ —Б–Ї–Њ—А—Г—О –њ–Њ–Љ–Њ—Й—М –њ—А–Є –њ–Њ—П–≤–ї–µ–љ–Є–Є:
-
–Ъ—А–Њ–≤—П–љ–Є—Б—В—Л—Е –≤—Л–і–µ–ї–µ–љ–Є–є –Є–Ј –њ–Њ–ї–Њ–≤—Л—Е –њ—Г—В–µ–є –ї—О–±–Њ–є –Є–љ—В–µ–љ—Б–Є–≤–љ–Њ—Б—В–Є.
-
–°–Є–ї—М–љ–Њ–є –Є –љ–µ–њ—А–µ–Ї—А–∞—Й–∞—О—Й–µ–є—Б—П –±–Њ–ї–Є –≤ –ґ–Є–≤–Њ—В–µ.
-
–Ш–Ј–ї–Є—В–Є—П –Њ–Ї–Њ–ї–Њ–њ–ї–Њ–і–љ—Л—Е –≤–Њ–і (–ґ–Є–і–Ї–Є–µ, –њ—А–Њ–Ј—А–∞—З–љ—Л–µ –≤—Л–і–µ–ї–µ–љ–Є—П).
-
–†–µ–Ј–Ї–Њ–≥–Њ –Њ—В—Б—Г—В—Б—В–≤–Є—П —И–µ–≤–µ–ї–µ–љ–Є–є –њ–ї–Њ–і–∞ (–≤ —В–µ—З–µ–љ–Є–µ 10-12 —З–∞—Б–Њ–≤ –њ–Њ—Б–ї–µ 28 –љ–µ–і–µ–ї—М).
-
–°—В–Њ–є–Ї–Њ–є –Є —Б–Є–ї—М–љ–Њ–є –≥–Њ–ї–Њ–≤–љ–Њ–є –±–Њ–ї–Є, –Љ–µ–ї—М–Ї–∞–љ–Є—П "–Љ—Г—И–µ–Ї" –њ–µ—А–µ–і –≥–ї–∞–Ј–∞–Љ–Є.
-
–Я–Њ–≤—Л—И–µ–љ–Є—П –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П –≤—Л—И–µ 140/90 –Љ–Љ —А—В.—Б—В.
-
–Я–Њ–≤—Л—И–µ–љ–Є—П —В–µ–Љ–њ–µ—А–∞—В—Г—А—Л —В–µ–ї–∞ –≤—Л—И–µ 38¬∞C.
-
–Ь–љ–Њ–≥–Њ–Ї—А–∞—В–љ–Њ–є —А–≤–Њ—В—Л.
-
–°–Є–ї—М–љ—Л—Е –Њ—В–µ–Ї–Њ–≤ –љ–∞ –ї–Є—Ж–µ, —А—Г–Ї–∞—Е, –љ–Њ–≥–∞—Е.
5. –Э–µ–Њ–±—Е–Њ–і–Є–Љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є
–Ю–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П –≤ –і–µ–Ї—А–µ—В–Є—А–Њ–≤–∞–љ–љ—Л–µ —Б—А–Њ–Ї–Є:
-
–Я–µ—А–≤—Л–є —В—А–Є–Љ–µ—Б—В—А (–і–Њ 13 –љ–µ–і–µ–ї—М):
-
–Я–Њ—Б—В–∞–љ–Њ–≤–Ї–∞ –љ–∞ —Г—З–µ—В: –Њ—Б–Љ–Њ—В—А, —Б–±–Њ—А –∞–љ–∞–Љ–љ–µ–Ј–∞.
-
–£–Ч–Ш –Њ—А–≥–∞–љ–Њ–≤ –Љ–∞–ї–Њ–≥–Њ —В–∞–Ј–∞ (–њ–Њ–і—В–≤–µ—А–ґ–і–µ–љ–Є–µ –Љ–∞—В–Њ—З–љ–Њ–є –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є).
-
–Я–µ—А–≤—Л–є –њ—А–µ–љ–∞—В–∞–ї—М–љ—Л–є —Б–Ї—А–Є–љ–Є–љ–≥ (11-14 –љ–µ–і–µ–ї—М): –£–Ч–Ш + –∞–љ–∞–ї–Є–Ј –љ–∞ –†–Р–†–†-–Р –Є –±–µ—В–∞-–•–У–І (–Њ—Ж–µ–љ–Ї–∞ —А–Є—Б–Ї–∞ —Е—А–Њ–Љ–Њ—Б–Њ–Љ–љ—Л—Е –∞–љ–Њ–Љ–∞–ї–Є–є).
-
-
–Т—В–Њ—А–Њ–є —В—А–Є–Љ–µ—Б—В—А (14-27 –љ–µ–і–µ–ї—М):
-
–Т—В–Њ—А–Њ–є –њ—А–µ–љ–∞—В–∞–ї—М–љ—Л–є —Б–Ї—А–Є–љ–Є–љ–≥ (18-21 –љ–µ–і–µ–ї—П): –£–Ч–Ш (–Њ—Ж–µ–љ–Ї–∞ –∞–љ–∞—В–Њ–Љ–Є–Є –њ–ї–Њ–і–∞).
-
–Ю–±—Й–Є–є –∞–љ–∞–ї–Є–Ј –Ї—А–Њ–≤–Є –Є –Љ–Њ—З–Є –њ–µ—А–µ–і –Ї–∞–ґ–і—Л–Љ –њ–Њ—Б–µ—Й–µ–љ–Є–µ–Љ.
-
–Я–µ—А–Њ—А–∞–ї—М–љ—Л–є –≥–ї—О–Ї–Њ–Ј–Њ—В–Њ–ї–µ—А–∞–љ—В–љ—Л–є —В–µ—Б—В (24-28 –љ–µ–і–µ–ї—М) –і–ї—П —Б–Ї—А–Є–љ–Є–љ–≥–∞ –≥–µ—Б—В–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –і–Є–∞–±–µ—В–∞.
-
-
–Ґ—А–µ—В–Є–є —В—А–Є–Љ–µ—Б—В—А (28-40 –љ–µ–і–µ–ї—М):
-
–£–Ч–Ш (30-34 –љ–µ–і–µ–ї–Є) + –і–Њ–њ–њ–ї–µ—А–Њ–Љ–µ—В—А–Є—П (–Њ—Ж–µ–љ–Ї–∞ –Ї—А–Њ–≤–Њ—В–Њ–Ї–∞).
-
–Ъ–Ґ–У (–Ї–∞—А–і–Є–Њ—В–Њ–Ї–Њ–≥—А–∞—Д–Є—П) —Б 32 –љ–µ–і–µ–ї—М –і–ї—П –Њ—Ж–µ–љ–Ї–Є —Б–µ—А–і—Ж–µ–±–Є–µ–љ–Є—П –њ–ї–Њ–і–∞ –Є —В–Њ–љ—Г—Б–∞ –Љ–∞—В–Ї–Є.
-
–Ю—Б–Љ–Њ—В—А –љ–∞ –Ї—А–µ—Б–ї–µ –і–ї—П –Њ—Ж–µ–љ–Ї–Є —Б–Њ—Б—В–Њ—П–љ–Є—П —И–µ–є–Ї–Є –Љ–∞—В–Ї–Є –њ–µ—А–µ–і —А–Њ–і–∞–Љ–Є.
-
–Ь–∞–Ј–Ї–Є –љ–∞ —Д–ї–Њ—А—Г.
6. –Я—А–Є–µ–Љ –≤–Є—В–∞–Љ–Є–љ–Њ–≤ –Є –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л—Е –њ—А–µ–њ–∞—А–∞—В–Њ–≤
-
–Ю–±—П–Ј–∞—В–µ–ї—М–љ–Њ: –§–Њ–ї–Є–µ–≤–∞—П –Ї–Є—Б–ї–Њ—В–∞ (400-800 –Љ–Ї–≥/—Б—Г—В) –і–Њ 12 –љ–µ–і–µ–ї—М. –Щ–Њ–і–Є–і –Ї–∞–ї–Є—П (200-250 –Љ–Ї–≥/—Б—Г—В) вАФ –љ–∞ –≤—Б–µ–є —В–µ—А—А–Є—В–Њ—А–Є–Є –†–Њ—Б—Б–Є–Є.
-
–Я–Њ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ: –Я—А–µ–њ–∞—А–∞—В—Л –ґ–µ–ї–µ–Ј–∞ (–њ—А–Є –∞–љ–µ–Љ–Є–Є), –≤–Є—В–∞–Љ–Є–љ D, –Ї–∞–ї—М—Ж–Є–є, –Њ–Љ–µ–≥–∞-3.
-
–Ы—О–±—Л–µ –ї–µ–Ї–∞—А—Б—В–≤–µ–љ–љ—Л–µ –њ—А–µ–њ–∞—А–∞—В—Л (–≤–Ї–ї—О—З–∞—П –С–Р–Ф—Л –Є —В—А–∞–≤—Л) –Љ–Њ–ґ–љ–Њ –њ—А–Є–љ–Є–Љ–∞—В—М —В–Њ–ї—М–Ї–Њ –њ–Њ –љ–∞–Ј–љ–∞—З–µ–љ–Є—О –≤—А–∞—З–∞! –°–∞–Љ–Њ–ї–µ—З–µ–љ–Є–µ –љ–µ–і–Њ–њ—Г—Б—В–Є–Љ–Њ.
7. –§–∞–Ї—В–Њ—А—Л —А–Є—Б–Ї–∞ –і–ї—П –њ—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–Є –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є
-
–Ъ—Г—А–µ–љ–Є–µ –Є –∞–ї–Ї–Њ–≥–Њ–ї—М: –∞–±—Б–Њ–ї—О—В–љ–Њ –њ—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ—Л.
-
–Э–∞—А–Ї–Њ—В–Є—З–µ—Б–Ї–Є–µ –≤–µ—Й–µ—Б—В–≤–∞.
-
–Я—А–Њ—Д–µ—Б—Б–Є–Њ–љ–∞–ї—М–љ—Л–µ –≤—А–µ–і–љ–Њ—Б—В–Є: –Ї–Њ–љ—В–∞–Ї—В —Б —Е–Є–Љ–Є–Ї–∞—В–∞–Љ–Є, —А–∞–і–Є–∞—Ж–Є–µ–є, —В—П–ґ–µ–ї—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є.
-
–Ш–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П: –Є–Ј–±–µ–≥–∞–є—В–µ –Љ–µ—Б—В —Б–Ї–Њ–њ–ї–µ–љ–Є—П –ї—О–і–µ–є, –Њ—Б–Њ–±–µ–љ–љ–Њ –≤ —Б–µ–Ј–Њ–љ –њ—А–Њ—Б—В—Г–і.
-
–Я–Њ–і—К–µ–Љ —В—П–ґ–µ—Б—В–µ–є –Є —З—А–µ–Ј–Љ–µ—А–љ—Л–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Є–µ –љ–∞–≥—А—Г–Ј–Ї–Є.
-
–°—В—А–µ—Б—Б.
-
–У–Њ—А—П—З–Є–µ –≤–∞–љ–љ—Л, —Б–∞—Г–љ—Л, –±–∞–љ–Є.
8. –Т–∞–Ї—Ж–Є–љ–∞—Ж–Є—П –≤–Њ –≤—А–µ–Љ—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є
-
–†–µ–Ї–Њ–Љ–µ–љ–і–Њ–≤–∞–љ–∞ –Є –±–µ–Ј–Њ–њ–∞—Б–љ–∞: –Т–∞–Ї—Ж–Є–љ–∞ –њ—А–Њ—В–Є–≤ –≥—А–Є–њ–њ–∞ (–≤ –ї—О–±–Њ–Љ —В—А–Є–Љ–µ—Б—В—А–µ –≤ —Б–µ–Ј–Њ–љ —Н–њ–Є–і–µ–Љ–Є–Є). –Т–∞–Ї—Ж–Є–љ–∞ –њ—А–Њ—В–Є–≤ –Ї–Њ–Ї–ї—О—И–∞ (–Р–і–∞—Б–µ–ї—М/–Р–Ъ–Ф–°) вАФ —А–µ–Ї–Њ–Љ–µ–љ–і—Г–µ—В—Б—П –љ–∞ —Б—А–Њ–Ї–µ 26-37 –љ–µ–і–µ–ї—М –і–ї—П –Ј–∞—Й–Є—В—Л –љ–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ–Њ–≥–Њ.
-
–Я—А–Њ—В–Є–≤–Њ–њ–Њ–Ї–∞–Ј–∞–љ—Л: –ґ–Є–≤—Л–µ –≤–∞–Ї—Ж–Є–љ—Л (–Ї–Њ—А—М, –Ї—А–∞—Б–љ—Г—Е–∞, –њ–∞—А–Њ—В–Є—В, –≤–µ—В—А—П–љ–∞—П –Њ—Б–њ–∞).
-
–Я–Њ —Н–њ–Є–і–њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ: –≤–∞–Ї—Ж–Є–љ—Л –њ—А–Њ—В–Є–≤ COVID-19 (–њ—А–Њ–Ї–Њ–љ—Б—Г–ї—М—В–Є—А—Г–є—В–µ—Б—М —Б –≤—А–∞—З–Њ–Љ).
9. –Т–љ—Г—В—А–Є—Г—В—А–Њ–±–љ–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ —А–µ–±–µ–љ–Ї–∞ –њ–Њ –љ–µ–і–µ–ї—П–Љ
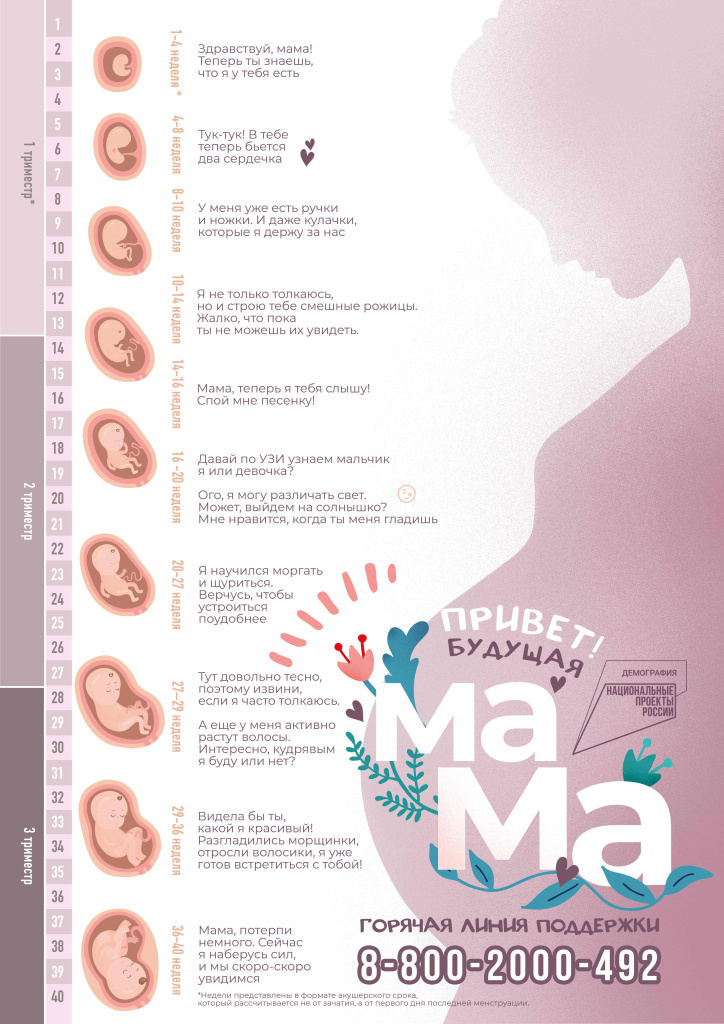
-
5-6 –љ–µ–і–µ–ї—М: –§–Њ—А–Љ–Є—А—Г–µ—В—Б—П —Б–µ—А–і—Ж–µ, –љ–∞—З–Є–љ–∞–µ—В—Б—П –µ–≥–Њ —Б–µ—А–і—Ж–µ–±–Є–µ–љ–Є–µ. –Ч–∞–Ї–ї–∞–і—Л–≤–∞–µ—В—Б—П –љ–µ—А–≤–љ–∞—П —В—А—Г–±–Ї–∞.
-
8-9 –љ–µ–і–µ–ї—М: –Я–Њ—П–≤–ї—П—О—В—Б—П –Ј–∞—З–∞—В–Ї–Є –≤—Б–µ—Е –Њ—Б–љ–Њ–≤–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤. –≠–Љ–±—А–Є–Њ–љ –љ–∞—З–Є–љ–∞–µ—В –і–≤–Є–≥–∞—В—М—Б—П, –љ–Њ –Љ–∞–Љ–∞ —Н—В–Њ–≥–Њ –љ–µ —З—Г–≤—Б—В–≤—Г–µ—В.
-
12 –љ–µ–і–µ–ї—М: –Я–ї–Њ–і –њ–Њ—Е–Њ–ґ –љ–∞ –Љ–Є–љ–Є–∞—В—О—А–љ–Њ–≥–Њ —З–µ–ї–Њ–≤–µ—З–Ї–∞. –Ю–љ —Б–ґ–Є–Љ–∞–µ—В –Ї—Г–ї–∞—З–Ї–Є, –Њ—В–Ї—А—Л–≤–∞–µ—В –Є –Ј–∞–Ї—А—Л–≤–∞–µ—В —А–Њ—В.
-
16 –љ–µ–і–µ–ї—М: –Р–Ї—В–Є–≤–љ–Њ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П –Љ–Є–Љ–Є–Ї–∞. –Ь–∞–ї—Л—И –Љ–Њ–ґ–µ—В –≥—А–Є–Љ–∞—Б–љ–Є—З–∞—В—М. –°–Њ–≤–µ—А—И–∞–µ—В —Е–≤–∞—В–∞—В–µ–ї—М–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П.
-
18-20 –љ–µ–і–µ–ї—М: –Ь–∞–Љ–∞ –љ–∞—З–Є–љ–∞–µ—В –Њ—Й—Г—Й–∞—В—М –њ–µ—А–≤—Л–µ —И–µ–≤–µ–ї–µ–љ–Є—П вАФ –ї–µ–≥–Ї–Є–µ ¬Ђ–њ–Њ—А—Е–∞–љ–Є—П –±–∞–±–Њ—З–Ї–Є¬ї. –Я–ї–Њ–і —Б–ї—Л—И–Є—В –Ј–≤—Г–Ї–Є.
-
24 –љ–µ–і–µ–ї–Є: –Я–ї–Њ–і —А–µ–∞–≥–Є—А—Г–µ—В –љ–∞ —Б–≤–µ—В, –њ—А–Є–Ї—А—Л–≤–∞—П –≥–ї–∞–Ј–∞. –°–Њ–≤–µ—А—И–∞–µ—В –і—Л—Е–∞—В–µ–ї—М–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П. –§–Њ—А–Љ–Є—А—Г—О—В—Б—П –≤–Ї—Г—Б–Њ–≤—Л–µ —А–µ—Ж–µ–њ—В–Њ—А—Л.
-
28 –љ–µ–і–µ–ї—М: –Ь–∞–ї—Л—И —З–∞—Б—В–Њ –Є–Ї–∞–µ—В. –Ю—В–Ї—А—Л–≤–∞–µ—В –Є –Ј–∞–Ї—А—Л–≤–∞–µ—В –≥–ї–∞–Ј–∞. –°–Њ–≤–µ—А—И–∞–µ—В —Б–Њ—Б–∞—В–µ–ї—М–љ—Л–µ –і–≤–Є–ґ–µ–љ–Є—П –њ–∞–ї—М—Ж–µ–Љ.
-
32 –љ–µ–і–µ–ї–Є: –£—Б—В–∞–љ–∞–≤–ї–Є–≤–∞–µ—В—Б—П —Ж–Є–Ї–ї ¬Ђ—Б–Њ–љ-–±–Њ–і—А—Б—В–≤–Њ–≤–∞–љ–Є–µ¬ї. –Ъ–Њ–ґ–∞ —А–∞–Ј–≥–ї–∞–ґ–Є–≤–∞–µ—В—Б—П, –љ–∞–Ї–∞–њ–ї–Є–≤–∞–µ—В—Б—П –њ–Њ–і–Ї–Њ–ґ–љ—Л–є –ґ–Є—А.
-
36-37 –љ–µ–і–µ–ї—М: –Я–ї–Њ–і —Б—З–Є—В–∞–µ—В—Б—П –і–Њ–љ–Њ—И–µ–љ–љ—Л–Љ. –Ч–∞–љ–Є–Љ–∞–µ—В –Њ–Ї–Њ–љ—З–∞—В–µ–ї—М–љ–Њ–µ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ (—З–∞—Й–µ –≥–Њ–ї–Њ–≤–љ–Њ–µ). –Ы–µ–≥–Ї–Є–µ –≥–Њ—В–Њ–≤—Л –Ї —Б–∞–Љ–Њ—Б—В–Њ—П—В–µ–ї—М–љ–Њ–Љ—Г –і—Л—Е–∞–љ–Є—О.
10. –Я–Њ–ї–µ–Ј–љ–Њ–µ –≤–ї–Є—П–љ–Є–µ –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В–Є –љ–∞ –Њ—А–≥–∞–љ–Є–Ј–Љ –ґ–µ–љ—Й–Є–љ—Л
-
¬Ђ–Ю–Љ–Њ–ї–Њ–ґ–µ–љ–Є–µ¬ї –Њ—А–≥–∞–љ–Є–Ј–Љ–∞: –С–ї–∞–≥–Њ–і–∞—А—П –≤—Л—Б–Њ–Ї–Њ–Љ—Г —Г—А–Њ–≤–љ—О –≥–Њ—А–Љ–Њ–љ–Њ–≤ –Є –Њ–±–љ–Њ–≤–ї–µ–љ–Є—О —Б—В–≤–Њ–ї–Њ–≤—Л—Е –Ї–ї–µ—В–Њ–Ї –њ–ї–Њ–і–∞.
-
–£–ї—Г—З—И–µ–љ–Є–µ —Б–Њ—Б—В–Њ—П–љ–Є—П –Ї–Њ–ґ–Є, –≤–Њ–ї–Њ—Б –Є –љ–Њ–≥—В–µ–є (–Є–Ј-–Ј–∞ –≥–Њ—А–Љ–Њ–љ–∞ —Н—Б—В—А–Њ–≥–µ–љ–∞).
-
–Ф–ї–Є—В–µ–ї—М–љ–∞—П ¬Ђ–њ–µ—А–µ—Б—В—А–Њ–є–Ї–∞¬ї —Н–љ–і–Њ–Ї—А–Є–љ–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л: –Я–Њ—Б–ї–µ —А–Њ–і–Њ–≤ –Љ–Њ–≥—Г—В –Є—Б—З–µ–Ј–љ—Г—В—М –њ—А–Њ—П–≤–ї–µ–љ–Є—П –њ—А–µ–і–Љ–µ–љ—Б—В—А—Г–∞–ї—М–љ–Њ–≥–Њ —Б–Є–љ–і—А–Њ–Љ–∞, –љ–Њ—А–Љ–∞–ї–Є–Ј–Њ–≤–∞—В—М—Б—П —Ж–Є–Ї–ї.
-
–Я—А–Њ—Д–Є–ї–∞–Ї—В–Є–Ї–∞ –Њ–љ–Ї–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є: –°–љ–Є–ґ–∞–µ—В—Б—П —А–Є—Б–Ї —А–∞–Ї–∞ —П–Є—З–љ–Є–Ї–Њ–≤ –Є —Н–љ–і–Њ–Љ–µ—В—А–Є—П. –Ъ–∞–ґ–і–∞—П –њ–Њ—Б–ї–µ–і—Г—О—Й–∞—П –±–µ—А–µ–Љ–µ–љ–љ–Њ—Б—В—М –Є –і–ї–Є—В–µ–ї—М–љ–∞—П –ї–∞–Ї—В–∞—Ж–Є—П —Б–љ–Є–ґ–∞—О—В —А–Є—Б–Ї —А–∞–Ї–∞ –Љ–Њ–ї–Њ—З–љ–Њ–є –ґ–µ–ї–µ–Ј—Л.
-
–Я–Њ–Ј–і–љ–Є–є –Љ–∞—В–µ—А–Є–љ—Б–Ї–Є–є –≤–Њ–Ј—А–∞—Б—В –∞—Б—Б–Њ—Ж–Є–Є—А–Њ–≤–∞–љ —Б —Г–≤–µ–ї–Є—З–µ–љ–Є–µ–Љ –њ—А–Њ–і–Њ–ї–ґ–Є—В–µ–ї—М–љ–Њ—Б—В–Є –ґ–Є–Ј–љ–Є.
11. –Я–Њ–љ—П—В–Є–µ –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е —А–Њ–і–Њ–≤
–Э–Њ—А–Љ–∞–ї—М–љ—Л–µ (—Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ) —А–Њ–і—Л вАФ —Н—В–Њ —А–Њ–і—Л, –Ї–Њ—В–Њ—А—Л–µ –љ–∞—З–Є–љ–∞—О—В—Б—П —Б–њ–Њ–љ—В–∞–љ–љ–Њ —Г –Ј–і–Њ—А–Њ–≤—Л—Е –ґ–µ–љ—Й–Є–љ —Б –љ–Є–Ј–Ї–Є–Љ —А–Є—Б–Ї–Њ–Љ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є –љ–∞ —Б—А–Њ–Ї–µ 37-42 –љ–µ–і–µ–ї–Є, –њ—А–Њ—В–µ–Ї–∞—О—В –±–µ–Ј –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤, –Є –≤ —А–µ–Ј—Г–ї—М—В–∞—В–µ –Ї–Њ—В–Њ—А—Л—Е —А–Њ–ґ–і–∞–µ—В—Б—П –Ј–і–Њ—А–Њ–≤—Л–є –і–Њ–љ–Њ—И–µ–љ–љ—Л–є —А–µ–±–µ–љ–Њ–Ї –≤ –≥–Њ–ї–Њ–≤–љ–Њ–Љ –њ—А–µ–і–ї–µ–ґ–∞–љ–Є–Є, –њ–Њ—Б–ї–µ –Ї–Њ—В–Њ—А—Л—Е –Љ–∞—В—М –Є —А–µ–±–µ–љ–Њ–Ї –љ–∞—Е–Њ–і—П—В—Б—П –≤ —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–Љ —Б–Њ—Б—В–Њ—П–љ–Є–Є.
–Ъ—А–Є—В–µ—А–Є–Є –љ–Њ—А–Љ–∞–ї—М–љ—Л—Е —А–Њ–і–Њ–≤:
-
–°–њ–Њ–љ—В–∞–љ–љ–Њ–µ –љ–∞—З–∞–ї–Њ.
-
–Э–Є–Ј–Ї–Є–є —А–Є—Б–Ї –љ–∞ –Љ–Њ–Љ–µ–љ—В –љ–∞—З–∞–ї–∞.
-
–У–Њ–ї–Њ–≤–љ–Њ–µ –њ—А–µ–і–ї–µ–ґ–∞–љ–Є–µ –њ–ї–Њ–і–∞.
-
–†–Њ–і—Л –љ–∞ —Б—А–Њ–Ї–µ 37-42 –љ–µ–і–µ–ї–Є.
-
–†–Њ–і—Л —З–µ—А–µ–Ј –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л–µ —А–Њ–і–Њ–≤—Л–µ –њ—Г—В–Є.
-
–Ю—В—Б—Г—В—Б—В–≤–Є–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є —Г –Љ–∞—В–µ—А–Є –Є –њ–ї–Њ–і–∞.
12. –Я–Њ–Ї–∞–Ј–∞–љ–Є—П –Ї –Ї–µ—Б–∞—А–µ–≤—Г —Б–µ—З–µ–љ–Є—О
–Ъ–µ—Б–∞—А–µ–≤–Њ —Б–µ—З–µ–љ–Є–µ –њ—А–Њ–≤–Њ–і–Є—В—Б—П —Б—В—А–Њ–≥–Њ –њ–Њ –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Є–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П–Љ, –Ї–Њ–≥–і–∞ –µ—Б—В–µ—Б—В–≤–µ–љ–љ—Л–µ —А–Њ–і—Л –љ–µ–≤–Њ–Ј–Љ–Њ–ґ–љ—Л –Є–ї–Є –Њ–њ–∞—Б–љ—Л –і–ї—П –ґ–Є–Ј–љ–Є –Љ–∞—В–µ—А–Є/–њ–ї–Њ–і–∞.
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ–Њ–Ї–∞–Ј–∞–љ–Є—П:
-
–Я—А–µ–і–ї–µ–ґ–∞–љ–Є–µ –њ–ї–∞—Ж–µ–љ—В—Л.
-
–Э–µ—Б–Њ—Б—В–Њ—П—В–µ–ї—М–љ—Л–є —А—Г–±–µ—Ж –љ–∞ –Љ–∞—В–Ї–µ.
-
–Р–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Є —Г–Ј–Ї–Є–є —В–∞–Ј.
-
–Я–Њ–њ–µ—А–µ—З–љ–Њ–µ –Є–ї–Є —В–∞–Ј–Њ–≤–Њ–µ –њ—А–µ–і–ї–µ–ґ–∞–љ–Є–µ –њ–ї–Њ–і–∞.
-
–Ю—Б—В—А–∞—П –≥–Є–њ–Њ–Ї—Б–Є—П (–Ї–Є—Б–ї–Њ—А–Њ–і–љ–Њ–µ –≥–Њ–ї–Њ–і–∞–љ–Є–µ) –њ–ї–Њ–і–∞.
-
–Я—А–µ—Н–Ї–ї–∞–Љ–њ—Б–Є—П –Є —Н–Ї–ї–∞–Љ–њ—Б–Є—П, –љ–µ –њ–Њ–і–і–∞—О—Й–Є–µ—Б—П —В–µ—А–∞–њ–Є–Є.
-
–Я—А–µ–ґ–і–µ–≤—А–µ–Љ–µ–љ–љ–∞—П –Њ—В—Б–ї–Њ–є–Ї–∞ –љ–Њ—А–Љ–∞–ї—М–љ–Њ —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–є –њ–ї–∞—Ж–µ–љ—В—Л.
-
–£–≥—А–Њ–ґ–∞—О—Й–Є–є —А–∞–Ј—А—Л–≤ –Љ–∞—В–Ї–Є.
-
–°–Њ–Љ–∞—В–Є—З–µ—Б–Ї–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П (–љ–∞–њ—А–Є–Љ–µ—А, –Њ—В—Б–ї–Њ–є–Ї–∞ —Б–µ—В—З–∞—В–Ї–Є, —В—П–ґ–µ–ї—Л–µ –њ–Њ—А–Њ–Ї–Є —Б–µ—А–і—Ж–∞).
13. –Я–Њ–і–≥–Њ—В–Њ–≤–Ї–∞ –Ї —А–Њ–і–∞–Љ
-
–Я—Б–Є—Е–Њ–њ—А–Њ—Д–Є–ї–∞–Ї—В–Є—З–µ—Б–Ї–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞: –Я–Њ—Б–µ—Й–µ–љ–Є–µ —И–Ї–Њ–ї –і–ї—П –±—Г–і—Г—Й–Є—Е —А–Њ–і–Є—В–µ–ї–µ–є, –Њ–±—Г—З–µ–љ–Є–µ —В–µ—Е–љ–Є–Ї–∞–Љ –і—Л—Е–∞–љ–Є—П –Є —А–∞—Б—Б–ї–∞–±–ї–µ–љ–Є—П –≤ —А–Њ–і–∞—Е.
-
–§–Є–Ј–Є—З–µ—Б–Ї–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞: –£–њ—А–∞–ґ–љ–µ–љ–Є—П –Ъ–µ–≥–µ–ї—П –і–ї—П —Г–Ї—А–µ–њ–ї–µ–љ–Є—П –Љ—Л—И—Ж —В–∞–Ј–Њ–≤–Њ–≥–Њ –і–љ–∞, –є–Њ–≥–∞, –њ–ї–∞–≤–∞–љ–Є–µ.
-
–Ш–љ—Д–Њ—А–Љ–∞—Ж–Є–Њ–љ–љ–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞: –Ш–Ј—Г—З–µ–љ–Є–µ –њ–µ—А–Є–Њ–і–Њ–≤ —А–Њ–і–Њ–≤, –њ–Њ–љ–Є–Љ–∞–љ–Є–µ, —З—В–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В —Б —В–µ–ї–Њ–Љ.
-
–°–±–Њ—А ¬Ђ—В—А–µ–≤–Њ–ґ–љ–Њ–≥–Њ —З–µ–Љ–Њ–і–∞–љ—З–Є–Ї–∞¬ї –≤ —А–Њ–і–і–Њ–Љ (–і–Њ–Ї—Г–Љ–µ–љ—В—Л, –≤–µ—Й–Є –і–ї—П –Љ–∞–Љ—Л –Є –Љ–∞–ї—Л—И–∞).
-
–Т—Л–±–Њ—А —А–Њ–і–і–Њ–Љ–∞ –Є –≤—А–∞—З–∞.
14. –Ю–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є–µ —А–Њ–і–Њ–≤
-
–Э–µ–Љ–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–µ –Љ–µ—В–Њ–і—Л: –Ь–∞—Б—Б–∞–ґ, –і—Л—Е–∞—В–µ–ї—М–љ—Л–µ —В–µ—Е–љ–Є–Ї–Є, –∞—А–Њ–Љ–∞—В–µ—А–∞–њ–Є—П, –Љ—Г–Ј—Л–Ї–∞, –і–≤–Є–ґ–µ–љ–Є–µ –≤ —А–Њ–і–∞—Е, —А–Њ–і–Њ–≤–Њ–є –Љ—П—З, —В–µ–њ–ї—Л–є –і—Г—И.
-
–Ь–µ–і–Є–Ї–∞–Љ–µ–љ—В–Њ–Ј–љ—Л–µ –Љ–µ—В–Њ–і—Л:
-
–≠–њ–Є–і—Г—А–∞–ї—М–љ–∞—П –∞–љ–µ—Б—В–µ–Ј–Є—П (–≠–Ф–Р): –Э–∞–Є–±–Њ–ї–µ–µ —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л–є –Є –±–µ–Ј–Њ–њ–∞—Б–љ—Л–є –Љ–µ—В–Њ–і. –Ю–±–µ–Ј–±–Њ–ї–Є–≤–∞–µ—В —Б—Е–≤–∞—В–Ї–Є, –њ–Њ–Ј–≤–Њ–ї—П—П –ґ–µ–љ—Й–Є–љ–µ –Њ—В–і—Л—Е–∞—В—М, –њ—А–Є —Н—В–Њ–Љ –Њ–љ–∞ –Њ—Б—В–∞–µ—В—Б—П –≤ —Б–Њ–Ј–љ–∞–љ–Є–Є –Є –Љ–Њ–ґ–µ—В –∞–Ї—В–Є–≤–љ–Њ —Г—З–∞—Б—В–≤–Њ–≤–∞—В—М –≤ —А–Њ–і–∞—Е. –Я—А–Њ–≤–Њ–і–Є—В—Б—П –∞–љ–µ—Б—В–µ–Ј–Є–Њ–ї–Њ–≥–Њ–Љ-—А–µ–∞–љ–Є–Љ–∞—В–Њ–ї–Њ–≥–Њ–Љ.
-
–†–µ—И–µ–љ–Є–µ –Њ –Љ–µ—В–Њ–і–µ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є—П –њ—А–Є–љ–Є–Љ–∞–µ—В—Б—П —Б–Њ–≤–Љ–µ—Б—В–љ–Њ —Б –≤—А–∞—З–Њ–Љ-–∞–Ї—Г—И–µ—А–Њ–Љ –Є –∞–љ–µ—Б—В–µ–Ј–Є–Њ–ї–Њ–≥–Њ–Љ.
15. –Я–∞—А—В–љ–µ—А—Б–Ї–Є–µ —А–Њ–і—Л
–Я–∞—А—В–љ–µ—А—Б–Ї–Є–µ —А–Њ–і—Л вАФ —Н—В–Њ –њ—А–Є—Б—Г—В—Б—В–≤–Є–µ –±–ї–Є–Ј–Ї–Њ–≥–Њ —З–µ–ї–Њ–≤–µ–Ї–∞ (–Љ—Г–ґ–∞, –Љ–∞–Љ—Л, —Б–µ—Б—В—А—Л, –і–Њ—Г–ї—Л) –≤–Њ –≤—А–µ–Љ—П —А–Њ–і–Њ–≤ –і–ї—П –њ—Б–Є—Е–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–є –њ–Њ–і–і–µ—А–ґ–Ї–Є.
–Я—А–µ–Є–Љ—Г—Й–µ—Б—В–≤–∞:
-
–°–љ–Є–ґ–µ–љ–Є–µ —Г—А–Њ–≤–љ—П —Б—В—А–µ—Б—Б–∞ –Є —В—А–µ–≤–Њ–≥–Є —Г —А–Њ–ґ–µ–љ–Є—Ж—Л.
-
–°–Њ–Ј–і–∞–љ–Є–µ –Ї–Њ–Љ—Д–Њ—А—В–љ–Њ–є –Є –і–Њ–≤–µ—А–Є—В–µ–ї—М–љ–Њ–є –∞—В–Љ–Њ—Б—Д–µ—А—Л.
-
–Я—А–∞–Ї—В–Є—З–µ—Б–Ї–∞—П –њ–Њ–Љ–Њ—Й—М: –Љ–∞—Б—Б–∞–ґ, –њ–Њ–Љ–Њ—Й—М —Б –і—Л—Е–∞–љ–Є–µ–Љ, –Љ–Њ—А–∞–ї—М–љ–∞—П –њ–Њ–і–і–µ—А–ґ–Ї–∞.
-
–£–Ї—А–µ–њ–ї–µ–љ–Є–µ —Б–µ–Љ–µ–є–љ—Л—Е —Г–Ј.
–Ф–ї—П –Њ—Д–Њ—А–Љ–ї–µ–љ–Є—П –њ–∞—А—В–љ–µ—А—Б–Ї–Є—Е —А–Њ–і–Њ–≤ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ –Ј–∞—А–∞–љ–µ–µ –њ—А–Њ–є—В–Є –Љ–µ–і–Є—Ж–Є–љ—Б–Ї–Њ–µ –Њ–±—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ (—Д–ї—О–Њ—А–Њ–≥—А–∞—Д–Є—П, –∞–љ–∞–ї–Є–Ј—Л) –Є –Є–Љ–µ—В—М –њ—А–Є —Б–µ–±–µ –Њ–±–Љ–µ–љ–љ—Г—О –Ї–∞—А—В—Г.
16. –Ы–∞–Ї—В–∞—Ж–Є—П
–†–∞–љ–љ–µ–µ –њ—А–Є–Ї–ї–∞–і—Л–≤–∞–љ–Є–µ: –Э–Њ–≤–Њ—А–Њ–ґ–і–µ–љ–љ–Њ–≥–Њ –≤—Л–Ї–ї–∞–і—Л–≤–∞—О—В –љ–∞ –ґ–Є–≤–Њ—В –Љ–∞—В–µ—А–Є –Є –њ—А–Є–Ї–ї–∞–і—Л–≤–∞—О—В –Ї –≥—А—Г–і–Є –≤ –њ–µ—А–≤—Л–µ 30-60 –Љ–Є–љ—Г—В –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –і–ї—П —Б—В–Є–Љ—Г–ї—П—Ж–Є–Є –ї–∞–Ї—В–∞—Ж–Є–Є –Є —Г—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П —Б–≤—П–Ј–Є ¬Ђ–Љ–∞—В—М-–і–Є—В—П¬ї.–†–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ–Њ –≥—А—Г–і–љ–Њ–Љ—Г –≤—Б–Ї–∞—А–Љ–ї–Є–≤–∞–љ–Є—О:
-
–Ш—Б–Ї–ї—О—З–Є—В–µ–ї—М–љ–Њ –≥—А—Г–і–љ–Њ–µ –≤—Б–Ї–∞—А–Љ–ї–Є–≤–∞–љ–Є–µ –і–Њ 6 –Љ–µ—Б—П—Ж–µ–≤.
-
–Ъ–Њ—А–Љ–ї–µ–љ–Є–µ –њ–Њ —В—А–µ–±–Њ–≤–∞–љ–Є—О, –∞ –љ–µ –њ–Њ —А–µ–ґ–Є–Љ—Г.
-
–Я—А–∞–≤–Є–ї—М–љ–Њ–µ –њ—А–Є–Ї–ї–∞–і—Л–≤–∞–љ–Є–µ –Ї –≥—А—Г–і–Є вАФ –Ј–∞–ї–Њ–≥ –Њ—В—Б—Г—В—Б—В–≤–Є—П —В—А–µ—Й–Є–љ –Є —Е–Њ—А–Њ—И–µ–є –ї–∞–Ї—В–∞—Ж–Є–Є.
-
–Э–Њ—З–љ—Л–µ –Ї–Њ—А–Љ–ї–µ–љ–Є—П –≤–∞–ґ–љ—Л –і–ї—П –њ–Њ–і–і–µ—А–ґ–∞–љ–Є—П —Г—А–Њ–≤–љ—П –њ—А–Њ–ї–∞–Ї—В–Є–љ–∞.
-
–Э–µ –і–Њ–њ–∞–Є–≤–∞—В—М —А–µ–±–µ–љ–Ї–∞ –≤–Њ–і–Њ–є –і–Њ 6 –Љ–µ—Б—П—Ж–µ–≤.
-
–Ъ–Њ–љ—Б—Г–ї—М—В–∞–љ—В—Л –њ–Њ –≥—А—Г–і–љ–Њ–Љ—Г –≤—Б–Ї–∞—А–Љ–ї–Є–≤–∞–љ–Є—О –≤ –љ–∞—И–µ–є –Ї–ї–Є–љ–Є–Ї–µ –њ–Њ–Љ–Њ–≥—Г—В –љ–∞–ї–∞–і–Є—В—М –њ—А–Њ—Ж–µ—Б—Б –Є —А–µ—И–Є—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ—Л–µ –њ—А–Њ–±–ї–µ–Љ—Л (–ї–∞–Ї—В–Њ—Б—В–∞–Ј, –Љ–∞—Б—В–Є—В, –љ–µ—Е–≤–∞—В–Ї–∞ –Љ–Њ–ї–Њ–Ї–∞).
